سندرم آیزن منگر یک بیماری قلبی نادر است که در برخی از افراد مبتلا به ضایعات ساختاری قلب و از بدو تولد وجود دارد. این اختلال با افزایش فشار خون در رگ های خونی اصلی (شریان ریوی) ارتباط دارد.
سندرم آیزن منگر
قلب عادی چهار محفظه دارد. دو محفظه فوقانی با یک قطعه فیبری به نام دیواره ی دهلیزی از هم جدا شده اند. دو محفظه پایینی که به عنوان بطن شناخته می شوند، از طریق جداره بطنی از یکدیگر جدا شده اند. دریچه ها (سمت چپ و راست) را به بطن های مربوطه متصل می کنند. دریچه ها اجازه می دهند که خون پمپ شود. خون از بطن راست از طریق شریان ریوی به ریه ها، یعنی جایی که اکسیژن را دریافت می کند، منتقل می شود. سپس خون از طریق رگ های ریوی به قلب باز می گردد و وارد بطن چپ می شود. بطن چپ خون پر از اکسیژن را به شریان اصلی بدن (آئورت) می فرستد. آئورت نیز خون را در سراسر بدن به جریان می اندازد.
شایع ترین نقص مادرزادی قلب مرتبط با سندرم آیزن منگر، وجود یک نقص در جدار بطنی (VSD) یا وجود یک سوراخ بین دو محفظه پایینی قلب (بطن چپ و بطن راست) است. این نقص اجازه می دهد که خونی که از بطن چپ به بطن راست جریان دارد منحرف شود. این انحراف موجب افزایش جریان خون در ریه ها شده و در نهایت منجر به فشار خون بالا در ریه می شود. افزایش فشار در ریه ها، عاملی برای ایجاد آسیب های پیشرونده در عروق خونی کوچک در ریه ها است. وقتی فشار خون ریوی افزایش می یابد و رگ های خونی کوچک ضعیف می شوند، جریان خون محدود می شود. در نهایت، جریان خون از طریق این انحراف به عقب برگردد.
سندرم آیزن منگر به طور خاص اشاره به ترکیبی از پرفشاری خون ریوی و شنت راست به چپ خون در قلب اشاره دارد.
علائم سندرم آیزن منگر
علائم خاص سندرم آیزن منگر از فردی به فرد دیگر بسیار متفاوت است. نشانه ها و علائم اغلب تا دهه دوم یا سوم زندگی هم خود را نشان نمی دهند. با این حال، در بعضی موارد ممکن است به سرعت رشد کنند. اکثر علائم این سندرم ناشی از کمبود اکسیژن رسانی به سلول های بدن (هیپوکسی) است.
علامت قابل توجه این عارضه کم رنگ شدن پوست و غشاهای مخاطی است. افراد مبتلا به سندرم آیزن منگر معمولا علائم زیر را دارند:
- سیانوز شدید به خصوص در لب ها، انگشتان دست و پا
- افزایش میزان سلول های خون (سلول ها یا گلبول های قرمز)
- کاهش اکسیژن رسانی به سلول های بدن (پلی سیتمی)
علائم دیگر ممکن است شامل موارد زیر باشند:
- گرد شدن نوک انگشتان دست و پا
- افزایش مشکلات تنفسی
- خستگی
- بی حالی
- غیر طبیعی شدن ریتم قلب (آریتمی)
درجه سیانوز و پلی سیتمی، بسته به مدت زمان و شدت هیپوکسیا، متفاوت است.
با پیشرفت بیماری افراد، به کاهش توانایی قلب برای انتقال خون کافی به ریه ها و بقیه بدن مبتلا می شوند (نارسایی قلبی). علائم مرتبط دیگر ممکن است شامل موارد زیر باشند:
- انباشت بیش از حد مایعات در برخی از بافت های بدن (ادم)
- تورم مچ پا و ساق پاها
- درد قفسه سینه (آنژین صدری)
- تپش قلب
- احساس خفگی (سنکوپ) به علت کمبود اکسیژن رسانی به مغز
- سردرد
- سرفه حاوی خون (هموپاتی)
- سایر اختلالاتی که به طور بالقوه منجر به عوارض کشنده مانند سکته مغزی یا نارسایی اندام می شوند.
به علاوه علائم دیگری که ممکن است با وجود سندرم آیزن منگر در بدن ایجاد شوند عبارتند از:
- کاهش سطح گردش سلول های قرمز در خون به علت کمبود آهن (کم خونی فقر آهن)
- افزایش خطر ابتلا به لخته شدن خون
- خونریزی طولانی مدت
- بیماری های کلیوی و یک بیماری شناخته شده به نام نارسایی دریچه تریکوسپید است.
علائم ناشی از نارسایی دریچه تریکوسپید ممکن است شامل موارد زیر باشند:
- ضعف
- خستگی
- تورم عمومی به خصوص در پاها، مچ پا یا شکم
- نارسایی قلبی
سایر نشانه ها
در بعضی موارد، بعضی از کودکان مبتلا ممکن است علایم ناشی از نقص مادرزادی قلب را داشته باشند. شایعترین اختلال قلب مرتبط با سندرم آیزن منگر وجود یک نقص در جدار بطنی (VSD) است. علائم ناشی از VSD ممکن است به شدت در افراد مختلف متفاوت باشند. این علائم بستگی به اندازه VSD، جریان خون، فشار ریوی و عوامل دیگر دارد. کسانی که VSD های کوچک دارند ممکن است دارای فشار خون شریانی طبیعی بوده و علائم ظاهری نداشته باشند. VSD های کوچک اغلب خود به خودی بسته می شوند. با این حال، برخی از نوزادان و کودکان مبتلا به VSD های بزرگ ممکن است علائم متعدد ناشی از افزایش جریان خون ریوی و افزایش فشار خون ریوی (پرفشاری ریوی) داشته باشند. این عالئم عبارتند از:
- مشکلات تغذیه ای
- مشکلات تنفسی
- تعریق خفیف
- کمبود رشد
- عفونت های ریوی تکراری
- اختلال در توانایی قلب برای پمپ کردن خون به طور موثر به ریه ها و بقیه بدن (نارسایی قلبی)
- بزرگ شدن قلب
- خروج صداهای غیر طبیعی از قلب
با افزایش مقاومت به جریان خون در داخل رگ های خونی کوچک در بافت ریه، ممکن است این علائم بهبود یابند. همانطور که در بالا ذکر شد علائم سندرم آیزن منگر اغلب تا حدود دهه دوم یا سوم زندگی آشکار نمی شوند و ممکن است در طی چند سال به آرامی پیشرفت کنند. با این حال، در مواردی نیز شروع علائم ممکن است سریع تر و شدید باشد.
علل ایجاد سندرم آیزن منگر
سندرم آیزن منگر به عنوان یکی از عوارض جانبی نقایص مادرزادی قلب است. این نقایص معمولا در شبکه ارتباطی بین مناطق خاص قلب یا شریان ها رخ می دهند. در اغلب موارد، این بیماری پیشرونده ثانویه به ضایعات جدار بطنی (VSD) مربوط می شود. در این ضایعه دریچه ای که بین دو محفظه پایینی قلب (بطن) وجود دارد، به درستی باز و بسته نمی شود. VSD اجازه می دهد تا خون بین دو بطن به صورت غیر طبیعی جریان داشته باشد. از آنجا که به طور معمول فشار در بطن چپ بیشتر است، معمولا خون از بطن چپ به بطن راست جریان دارد. این جریان موجب افزایش جریان خون در ریه ها شده و منجر به پرفشاری خون در آئورت ریوی می شود. این افزایش فشار باعث انتقال ضعیف خون دارای اکسیژن به ریه ها خواهد شد.
فشار خون ریوی درمان نشده در نهایت باعث آسیب دیدن شریان های کوچک در بافت ریه (بیماری عروق ریوی) شده و منجر به ضخیم شدن غیرطبیعی، سفتی و انسداد احتمالی این رگ های خونی می شود. این تغییرات منجر به افزایش مقاومت در برابر جریان خون و افزایش فشار در بطن راست که خون را به ریه ها پمپ می کند خواهد شد. افزایش فشار در داخل بطن راست ممکن است در نهایت از فشار در بطن چپ پیشی بگیرد یا با آن مساوی شود. در چنین شرایطی جریان خون از سمت راست به چپ تغییر می کند. در نتیجه خون که به طور معمول باید به ریه ها منتقل شود، به جای دریافت اکسیژن، از طریق شریان اصلی بدن (آئورت) برای گردش به بافت های بدن منتقل می شود.
بنابراین عرضه اکسیژن به سلول های بدن (هیپوکسی) کم شده، رنگ پوست و غشاهای مخاط (سینوسی) آبی می شود، سطح سلول های قرمز خون بالا می رود و سایر علائم مشخصه سندرم آیزن منگر رخ می دهد.
دیگر علل
تغییرات مرتبط با این سندرم ممکن است در اثر دیگر نقص های مادرزادی نیز رخ دهد. این نقایص عبارتند از:
- باز شدن غیر طبیعی سپتوم که محفظه های فوقانی قلب را جدا می کند (نقص پروتز دهلیزی)
- نقایص دهلیزی و بطنی
- PDA
در PDA، کانال بین آئورت و شریان ریوی در طی رشد جنین پس از تولد بسته می شود. در نتیجه، مقداری از خون اکسید شده که به طور معمول از طریق آئورت به بدن منتقل می شود به ریه ها باز می گردد. در افرادی که دارای PDA شدید هستند، این نقص ممکن است منجر به افزایش فشار خون ریوی شود و بدون بهبود زودهنگام به وسیله جراحی، خطر ابتلا به بیماری های عروق ریوی و سندرم سندرم آیزن منگر را افزایش دهد. تغییرات مرتبط با سندرم آیزن منگر همچنین ممکن است به علت نقص های دیگر مادرزادی نیز رخ دهد. این نقش ها عموما به ارتباط غیر طبیعی بین آئورت و شریان ریوی باز می گردد.
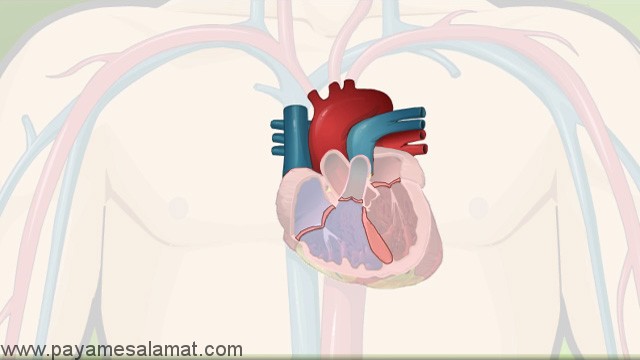
روش های تشخیص سندرم آیزن منگر
سندرم آیزن منگر و نقص مادرزادی اساسی در قلب ممکن است بر اساس معاینه کامل بالینی تشخیص داده شود. سایر روش های تشخیصی عبارتند از:
- شناسایی یافته های فیزیکی مشخص
- بررسی سابقه پزشکی بیمار
- آزمایش خون (شمارش کامل خون برای تعیین تعداد گلبول های قرمز)
- اکسیمتری پالس
- ارزیابی صدای قلب و ریه با کمک استتوسکوپ
- تصویر برداری اشعه ایکس از قفسه سینه
- الکتروکاردیوگرافی (EKG)
- اکوکاردیوگرافی
تصویر برداری اشعه ایکس از قفسه سینه ممکن است نقایص ساختاری در قلب ممکن است بزرگ شدن دهلیز یا بطن را نشان دهد. EKG، که فعالیت های الکتریکی عضله قلب را ثبت می کند نیز الگوهای الکتریکی غیر طبیعی را نشان می دهد. در طی اکوکاردیوگرام، امواج صوتی به سمت قلب هدایت می شوند و پزشکان را قادر می سازند که ساختار، عملکرد و حرکت قلب را بررسی کند.
سایر روش های تشخیص
تست های اضافی که ممکن است در بعضی موارد استفاده شوند عبارتند از:
- تصویربرداری رزونانس مغناطیسی (MRI)
- ترانس اکوکاردیوگرام (TEE)
- کاتتریزاسیون قلبی
در طول MRI یک میدان مغناطیسی و امواج رادیویی برای ایجاد تصاویر مقطعی از اندام ها و ساختارها در بدن استفاده می شود. در طی TEE نیز یک لوله انعطاف پذیر با یک مبدل متصل به انتهای آن، از طریق مری به پشت قلب هدایت می شود. این آزمایش اجازه می دهد که پزشک قلب را از چند زاویه مختلف ببیند. تصاویری که توسط مبدل دریافت می شوند از طریق لوله که به یک مانیتور متصل شده است منتقل می شوند. در طی کاتتریزاسیون قلب، یک لوله توخالی کوچک (کاتتر) به یک ورید بزرگ در بدن وارد می شود و از طریق رگ های خونی که به قلب منتهی می شود، به محل قلب می رسد. کاتتریزاسیون قلب ممکن است در تشخیص موارد زیر موثر باشد:
- ارزیابی مقدار اکسیژن
- اندازه گیری فشار خون در قلب
- ارزیابی عملکرد قلب
- اندازه گیری مقاومت عروقی ریوی
- برخی از اختلالات تشریحی آناتومیک
[quote font_size=”18″ color=”#37a02b”]
پیشنهاد می کنیم برای اطلاعات بیشتر، این مطالب را نیز بخوانید:
عوامل خطر غیرقابل کنترل بیماری قلبی
ارتباط دیابت و بیماری قلبی و دیابت و سکته مغزی
[/quote]
روش های درمان سندرم آیزن منگر
درمان سندرم آیزن منگر بیشتر بر روی درمان علائم خاص تمرکز دارد. چنین درمان ممکن است نیاز به یک تیم از متخصصان پزشکی مانند موارد زیر داشته باشند:
- پزشکانی که در تشخیص و درمان اختلالات قلب (متخصصین قلب) مهارت دارند.
- پزشکانی که در بیماری های ریوی تخصص دارند.
- متخصصان بیماری های خونی (هماتولوژیست)
در افراد مبتلا به سندرم آیزن منگر، درمان توصیه شده ممکن است شامل استفاده از داروهای خاص و سایر اقدامات برای کنترل علائم و جلوگیری از عوارض، نظارت مداوم برای ارزیابی پاسخ درمان و برخی اقدامات پیشگیرانه باشد.
مصرف مکمل آهن ممکن است برای افراد مبتلا به کم خونی فقر آهن ضروری باشد. داروهایی که موجب کاهش تجمع مایعات و تورم مرتبط با نارسایی قلب می شوند و داروهایی که به حفظ ریتم طبیعی قلب کمک می کنند نیز ممکن است در درمان سندرم آیزن منگر کاربرد داشته باشند. از آنجا که این داروها ضربان قلب و جریان خون را تحت تأثیر قرار می دهند، می توانند مانع جریان خون از سمت راست به چپ و کاهش میزان اکسیژن شوند. درمان با این داروها مستلزم نظارت دقیق پزشک است.
سایر روش های درمان
افراد مبتلا ممکن است شانس ابتلا به عفونت های باکتریایی پوشش قلب و دریچه ها (اندوکاردیت باکتریایی) را داشته باشند. بنابراین، مدیریت این بیماری شامل استفاده از آنتی بیوتیک های مناسب قبل از انجام خدمات دندانپزشکی و برخی از روش های جراحی و تشخیصی است. علاوه بر این، نظارت دقیق در طول بیهوشی برای انجام هر گونه جراحی ضروری است. کارشناسان حاملگی را برای زنان مبتلا به فشار خون ریوی و سندرم آیزن منگر منع می کنند. زیرا این امر خطرات قابل توجهی را برای مادر و جنین دارد.
افراد مبتلا به سندرم آیزن منگر باید از موارد زیر اجتناب کنند:
- کمبود آب
- رفتن به ارتفاعات
- فعالیت هایی که می توانند باعث کاهش ناگهانی فشار خون شوند مانند رفتن به سونا و حمام کردن با آب داغ
منبع:

