پرولاپس دریچه میترال (MVP) بیماری است که در آن دریچه میترال قلب به خوبی کار نمی کند. دریچه های قلب “فلاپی هایی” هستند که بین محفظه های قلب قرار دارند و برای ورود و خروج خون باز و بسته می شوند. در مورد پرولاپس دریچه میترال ممکن است این دریچه نتواند به خوبی بسته یا باز شود.
اغلب اوقات MVP هیچ مشکلی ایجاد نمی کند. اما به ندرت، خون می تواند راه را اشتباه رفته و از دریچه فلاپی نشت کند. این نشت می تواند منجر به تپش قلب، تنگی نفس، درد قفسه سینه و سایر علائم شود. (تپش قلب به معنی ضربان سریع و نامنظم قلب است.)
با ما تا انتهای این مطلب مجله پیام سلامت همراهی کنید تا با علل، عوامل خطر، نشانه ها، روش های تشخیص و درمان پرولاپس دریچه میترال آشنا شوید.
پرولاپس دریچه میترال
دریچه میترال عادی
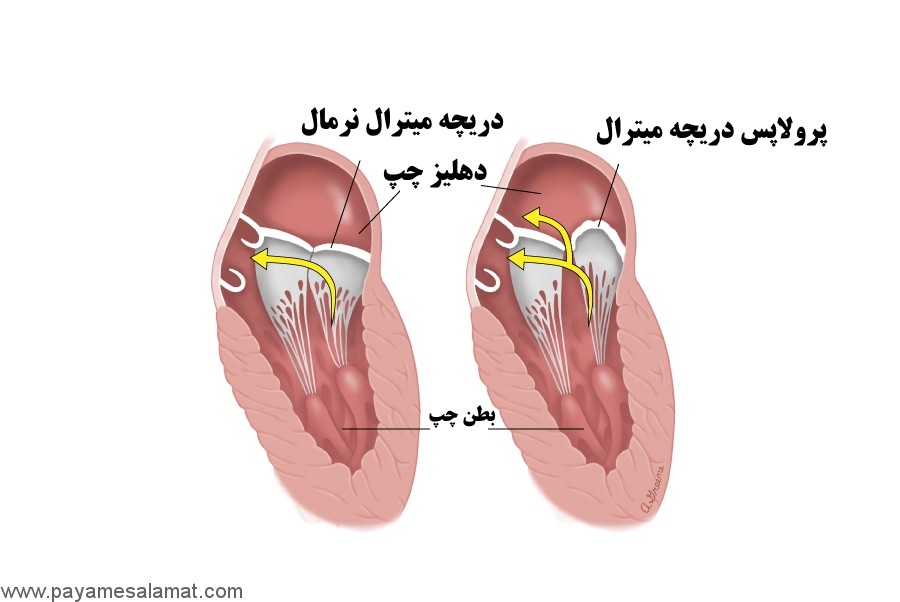
دریچه میترال جریان خون را بین محفظه های بالا و پایین سمت چپ قلب کنترل می کند. محفظه فوقانی دهلیز چپ و محفظه پایینی بطن چپ نامیده می شود. دریچه میترال اجازه می دهد که خون از دهلیز سمت چپ به بطن چپ جریان یابد. اما باید مانع از جریان برعکس شود. قلب دارای دهلیز راست و بطن راست نیز می باشد که توسط دریچه سه لتی جدا شده اند.
با هر ضربان قلب، دهلیز فشار خون را به بطن منتقل می کند. برای این کار باید دریچه میترال و سه لتی باز شوند. سپس، بطن ها منقبض شده تا خون را از قلب بیرون برانند. هنگامی که بطن ها منقبض می شوند، دریچه میترال و سه لتی بسته می شود. آنها باید به گونه ای مهر و موم و تنگ شوند که مانع از بازگشت خون به داخل دهلیزها شوند.
پرولاپس دریچه میترال
در MVP، هنگامی که بطن چپ منقبض می شود، یک یا هر دو فلپ از فلپ های دریچه میترال فلپ به عقب و به سمت دهلیز چپ (پرولاپس) می رود. این عقب رفتن یکی از فلپ ها موجب می شود که دریچه به درستی بسته نشود. در نتیجه، خون می تواند از بطن به داخل دهلیز نشت کند. جریان برگشتی خون رگورژیتی نامیده می شود.
MVP همیشه سبب جریان برگشتی نمی شود. در حقیقت، اکثر افرادی که MVP دارند، به بازگشت خون مبتلا نیستند و هیچ علامت یا مشکلی مرتبط با آن ندارند. هنگامی که برگشت جریان خون اتفاق می افتد، به مرور زمان بدتر شده و می تواند اندازه قلب را تغییر دهد و موجب بالا رفتن فشار در دهلیز چپ و ریه ها شود. جریان برگشتی همچنین خطر ابتلا به عفونت های قلبی را افزایش می دهد.
داروها می توانند علائم پرولاپس دریچه میترال را درمان کرده و به پیشگیری از عوارض کمک کنند. اما بعضی از بیماران نیز برای ترمیم یا جایگزینی دریچه میترال نیاز به عمل جراحی دارند.
چه عواملی باعث پرولاپس دریچه میترال می شوند؟
دلیل دقیق پرولاپس دریچه میترال (MVP) مشخص نیست. اکثر افراد مبتلا به این بیماری با آن متولد می شوند. در واقع MVP معمولا ارثی است. این بیماری همچنین در افراد مبتلا به اختلالات بافت همبند مانند سندرم مارفان شایع تر است.
در افراد مبتلا به MVP، دریچه میترال ممکن است به شیوه های زیر غیرطبیعی باشد:
- فلپ دریچه ممکن است بیش از حد بزرگ و ضخیم باشد.
- فلپ دریچه ممکن است “فلاپی” باشد. بافت فلپ ها و رشته های حمایت کننده آن بیش از حد چسبیده اند و بخشی از دریچه فلپ به سمت دهلیز می رود.
- باز شدن دریچه ممکن است کشش ایجاد کند.
- با وجود این مشکل دریچه نمی تواند به درستی بسته شود.
چه کسی خطر ابتلا به پرولاپس دریچه میترال را دارد؟
پرولاپس دریچه میترال (MVP) می تواند بر روی افراد سالم و در هر دو جنس تاثیر بگذارد. با این حال، پیری خطر ابتلا به این بیماری را افزایش می دهد.
شرایط خاصی نیز وجود دارد که با MVP همراه هستند. این شرایط و بیماری ها عبارتند از:
- سابقه تب روماتیسمی
- اختلالات بافت همبند، مانند سندرم مارفان یا سندرم Ehlers-Danlos
- بیماری گریوس
- اسکولیوز و دیگر مشکلات اسکلتی
- برخی از انواع دیستروفی عضلانی
علائم و نشانه های پرولاپس دریچه میترال چیست؟
اکثر افراد مبتلا به پرولاپس دریچه میترال (MVP) تحت تاثیر شرایط بیماری نیستند. این افراد به دلیل این که خون برگشتی ندارند، معمولا شاهد علائمی نیز نیستند.
اما هنگامی که MVP علائم و نشانه ای ایجاد می کند، ممکن است این علائم شامل موارد زیر باشند:
- تپش قلب
- تنگی نفس
- سرفه
- خستگی، سرگیجه یا اضطراب
- سردرد میگرنی
- ناراحتی قفسه سینه
علائم MVP می تواند از یک فرد به فرد دیگر متفاوت باشد. این علائم معمولا خفیف هستند. اما به مرور زمان، عمدتا زمانی که عوارض رخ می دهد، می توانند بدتر شوند.
عوارض پرولاپس دریچه میترال
عوارض MVP نادر است. اما عوارض احتمالی اغلب به علت برگشت جریان خون از دریچه میترال ایجاد می شوند.
بازگشت خون به طرف میترال در مردان و افرادی که فشار خون بالا دارند، شایع است. افرادی که خونشان به شدت بازگشت دارد ممکن است نیاز به جراحی داشته تا از عوارض جلوگیری کنند. جریان برگشتی میترال باعث می شود جریان خون از بطن چپ به دهلیز چپ راه پیدا کند. خون حتی می تواند از دهلیز به ریه ها بازگردد و باعث تنگی نفس شود.
برگشت خون سبب کشیدگی عضلات دهلیز و بطن می شود. به مرور زمان این فشار می تواند منجر به آریتمی شود. برگشت جریان خون همچنین خطر ابتلا به اندوکاردیت عفونی (IE) را افزایش می دهد. IE یک نوع عفونت روی پوشش داخلی قلب و دریچه ها است.
آریتمی ها
آریتمی ها در سرعت یا ریتم ضربان قلب مشکل ایجاد می کنند. انواع شایع آریتمی معمولا بی ضرر هستند. اما برخی از انواع آن مانند آریتمی های بطنی می توانند حتی کشنده باشند. اگر ضربان قلب بیش از حد آهسته، خیلی سریع یا نامنظم باشد، قلب قادر به پمپ کردن خون به اندازه کافی نمی باشد. فقدان جریان خون می تواند به مغز، قلب و سایر اعضای بدن آسیب برساند.
آریتمی مرتبط با MVP می تواند باعث فیبریلاسیون دهلیزی (AF) شود. در AF، دیوارها دهلیز به جای ضربان داشتند دچار لرزش می شوند. در نتیجه دیواره دهلیز قادر نیست که خون را به سمت بطن هدایت کند.
عفونت دریچه میترال
تغییر شکل یکی از فلاپ های دریچه میترال می تواند موجب شود که باکتری ها در جریان خون جذب شوند. این باکتری به دریچه متصل می شود و می تواند عفونت جدی به نام اندوکاردیت عفونی (IE) ایجاد کند. علائم و نشانه های این عفونت عبارتند از:
- تب
- لرز
- بدن درد
- سردرد
اندروکاردیت عفونی به ندرت رخ می دهد. اما در صورت وقوع می تواند کشنده باشد. MVP شایع ترین بیماری قلب است که افراد را در معرض خطر ابتلا به این عفونت قرار می دهد.
پرولاپس دریچه میترال چگونه تشخیص داده می شود؟
پرولاپس دریچه میترال (MVP) اغلب با معاینه فیزیکی معمول تشخیص داده می شود. در طول این معاینه، پزشک با استتوسکوپ به صدای قلب گوش می دهد. اگر دریچه ها مشکل داشته باشند، می توانند صدای نرمال و طبیعی ضربان قلب را تغییر دهند.
آزمایشات و روش های تشخیصی دیگر
اکوکاردیوگرافی
اکوکاردیوگرافی (echo) مفیدترین آزمون برای تشخیص MVP است. این آزمایش بی درد با استفاده از امواج صوتی تصاویر متحرک از قلب تهیه می کند.
اکو اندازه و شکل قلب و چگونگی کارکرد خود قلب و دریچه ها را نشان می دهد. این آزمایش همچنین می تواند بخش های عضلانی قلب را نیز که معمولا به علت جریان خون ضعیف یا آسیب به عضله قلب، از حالت معمول خارج شده است را نشان دهد.
اکو می تواند پرولاپس فلپ های دریچه میترال و بازگشت و نشتی خون را نشان دهد.
انواع مختلفی از اکو، از جمله اکو استرس وجود دارد. اکو استرس قبل و بعد از تست استرس انجام می شود. در طول آزمایش استرس، بیمار ورزش می کند یا دارویی را استفاده می کند که موجب می شود قلبش با سرعت بیشتری کار کند.
آزمایش اکو را می توان با قرار دادن یک پروب کوچک در مری انجام داد. این کار به پزشک اجازه می دهد تا دقیق تر به دریچه میترال نگاه کند. پروب از امواج صوتی برای ایجاد تصاویر از قلب استفاده می کند. این فرم اکو به نام echocardiography transesophageal یا TEE شناخته می شود.
سونوگرافی داپلر
سونوگرافی داپلر بخشی از آزمایش اکو است. سونوگرافی داپلر سرعت و جهت جریان خون را در دریچه میترال نشان می دهد.
تست های دیگر
آزمایش های دیگری که می توانند به تشخیص MVP کمک کنند عبارتند از:
- عکس اشعه ایکس از قفسه سینه: این تست تجمع مایع در ریه ها و بزرگ شدن قلب را نشان می دهد.
- EKG (الکتروکاردیوگرام): EKG یک آزمایش ساده است که فعالیت الکتریکی قلب را ثبت می کند. EKG می تواند نشان دهد که سرعت ضربان قلب چقدر است و آیا ریتم آن ثابت است یا نامنظم؟ این آزمون همچنین قدرت و زمان سیگنال های الکتریکی را اندازه گیری می کند.
پرولاپس دریچه میترال چگونه درمان می شود؟
اکثر افراد مبتلا به پرولاپس دریچه میترال (MVP) نیازی به درمان ندارند زیرا علائم و عوارضی ندارند. حتی افرادی که علائم دارند نیز ممکن است نیاز به درمان نداشته باشند. وجود علائم همیشه به این معنی نیست که برگشت جریان خون وجود دارد.
افرادی که MVP و بازگشت خون از دریچه میترال دارند ممکن است با داروها، جراحی یا هر دو روش درمان شوند.
اهداف درمان MVP عبارتند از:
- در صورت لزوم، مشکل دریچه میترال را اصلاح کند
- از اندوکاردیت عفونی، آریتمی ها و سایر عوارض جلوگیری کند
- علائم را از بین ببرد.
داروها
داروهایی به نام بتا بلوکرها ممکن است برای درمان ناراحتی قفسه سینه و تپش قلب در افرادی که دارای بازگشت خون به دهلیز هستند استفاده شود.
اگر دارای برگشت خون و علائم قابل توجهی باشید، پزشک ممکن است داروهای زیر را تجویز کند:
- داروهای رقیق کننده خون برای کاهش خطر لخته شدن خون در صورت ابتلا به فیبریلاسیون دهلیزی
- دیگوکسین برای تقویت ضربان قلب
- دیورتیک ها (قرص های آب) برای حذف سدیم و مایعات موجود در بدن و ریه ها
- داروهایی مانند فلکاینید و پروکائین آمید برای تنظیم ریتم قلب
- وازودیلاتور برای باز شدن عروق خونی و کاهش بار کاری قلب. نمونه هایی از وازودیلاتورها عبارتند از ایزوسوربید دینیترات و هیدرازین
طبق تجویز پزشک، تمام داروها را مرتب استفاده کنید. مقدار دارو را تغییر ندهید، مگر اینکه پزشک به شما توصیه کرده باشد.
عمل جراحی
جراحی فقط در صورتی انجام می شود که دریچه میترال بسیار غیر طبیعی باشد و خون کاملا به دهلیز باز می گردد. هدف اصلی جراحی بهبود علائم و کاهش خطر نارسایی قلبی است.
زمان جراحی بسیار مهم است. اگر این کار خیلی زود انجام شود، عوارض جراحی کمتر است و بهبودی دریچه نیز بهتر انجام می شود. اما اگر این عمل خیلی دیر انجام شود، ممکن است آسیب قلبی ایجاد شده باشد.
رویکردهای جراحی
به طور سنتی، جراحان قلب، ترمیم و یا جایگزین دریچه میترال را با ایجاد برش روی قفسه سینه یا همان عمل باز انجام می دهند. تعداد کمی از جراحان، از روشی دیگر که شامل یک یا چند برش کوچک روی دیواره قفسه سینه است، استفاده می کنند. این روش جراحی باعث برش کوچک تر، خونریزی کمتر و دوره ریکاوری کوتاه تر می شود.
ترمیم و تعویض دریچه
در جراحی دریچه میترال، دریچه ترمیم یا جایگزین می شود. ترمیم دریچه در صورت امکان ترجیح داده می شود. ترمیم کمتر از جایگزینی دریچه موجب تضعیف قلب می شود. ترمیم دریچه همچنین خطر ابتلا به عفونت را کاهش می دهد و نیاز به استفاده طولانی مدت از داروهای رقیق کننده خون را کاهش می دهد.
اگر ترمیم امکان پذیر نباشد، دریچه باید جایگزین شود. دریچه های مکانیکی و بیولوژیکی به عنوان دریچه های جایگزین استفاده می شوند.
دریچه های مکانیکی ساخته شده توسط انسان هستند و می توانند عمر طولانی داشته باشند. افرادی که دارای دریچه های مکانیکی هستند باید داروهای رقیق کننده خون را تا پایان عمر مصرف کنند.
دریچه های بیولوژیکی از گاو یا از بافت بدن انسان ساخته می شود. بسیاری از افرادی که دریچه های بیولوژیکی دارند، نیازی به مصرف داروهای رقیق کننده خون تا پایان عمر ندارند. دریچه های بیولوژیکی به مرور زمان تضعیف می شوند و اغلب تنها حدود ۱۰ سال عمر می کنند.
بعد از جراحی، به احتمال زیاد باید به مدت ۲ تا ۳ روز در بخش مراقبت های ویژه بیمارستان بمانید. به طور کلی، اکثر افرادی که جراحی دریچه میترال انجام می دهند باید حدود ۱ تا ۲ هفته در بیمارستان بمانند. بهبودی کامل چند هفته تا چند ماه، بسته به سلامت بیمار قبل از جراحی طول می کشد.
درمان ترانس کاتتر دریچه
مداخله Cardiologists ممکن است قادر به ترمیم نشتی دریچه های میترال با دستگاه ایمپلنت که توسط کاتتر (لوله) وارد شده از طریق یکی از رگ های خونی بزرگ بدن کار گذاشته می شود، باشد. این روش کمتر تهاجمی است و نیاز به عمل باز ندارد. در حال حاضر، این دستگاه فقط برای افراد مبتلا به اختلال شدید میترال که نمی توانند تحت عمل جراحی قرار گیرند، مورد استفاده قرار می گیرد.

